CeraOss® HYA: la combinación innovadora 2 en 1 de hueso bovino y ácido hialurónico

CeraOss HYA es un injerto óseo que combina las propiedades del hueso bovino natural (CeraOss) con las ventajas del ácido hialurónico tanto en la manipulación como en la regeneración de tejidos. Mientras que las partículas óseas proporcionan un andamio osteoconductivo y aseguran una estabilidad de volumen permanente en el sitio de aumento, el ácido hialurónico forma una masa maleable que mejora el manejo del injerto y facilita su aplicación en cirugía. Por lo tanto, CeraOss HYA ofrece una sinergia ideal entre facilidad de uso y estabilidad de volumen a largo plazo.
Características del producto*
- Manejo simplificado
Tras hidratación con solución salina o sangre, CeraOss HYA se puede mezclar en el blíster original para dar lugar a un injerto de consistencia pegajosa comúnmente conocido como sticky bone. La ventajosa maleabilidad del sticky bone proporciona comodidad en la aplicación y agiliza la cirugía.1, 2
- Estructura comparable al hueso humano
Los gránulos de hueso bovino tienen una porosidad del ≈65-80% y una red interconectada de macroporos (facilitan la penetración de células osteogénicas y vasos sanguíneos) y microporos (estimulan la absorción de líquidos por capilaridad). Además, la superficie rugosa de CeraOss HYA favorece la adhesión de los osteoblastos y las moléculas de señalización y, por tanto, contribuye a la integración de las partículas óseas.3, 4
- Estimulación de la angiogénesis
La prueba de membrana corioalantoica reveló la capacidad de CeraOss HYA para estimular la formación de vasos sanguíneos in vivo, en comparación con un material idéntico sin ácido hialurónico añadido.5
- Aumento de la actividad celular
Se demostró una mejora en la viabilidad, proliferación, y actividad migratoria en un cultivo in vitro de osteoblastos humanos con CeraOss HYA, en comparación con un material de reemplazo óseo idéntico sin ácido hialurónico añadido.6
- Promoción de la regeneración ósea
Un estudio reciente demostró que el ácido hialurónico promueve la formación de matriz ósea mineralizada y no mineralizada.8
- Estabilidad de volumen a largo plazo
Los gránulos de hueso bovino que constituyen CeraOss HYA se reabsorben muy lentamente, y por lo tanto, ofrecen un soporte estructural duradero. Esta estabilidad de volumen es particularmente importante en la zona estética o cuando se intenta preservar el contorno de la cresta alveolar.9, 10 Además, la mezcla de CeraOss HYA con hueso autógeno o alogénico resulta en un injerto que combina estabilidad del volumen con una capacidad de regeneración ósea acelerada.11
- Seguro
El procesamiento de los gránulos a alta temperatura (>1200 °C) elimina cualquier agente potencialmente infeccioso como bacterias, virus y priones.12 Además, el ácido hialurónico esta producido por fermentación, lo que excluye cualquier riesgo de reacciones adversas contra materiales de origen animal.
- Biocompatible y no inmunogénico
Las investigaciones in vivo demostraron una respuesta inflamatoria e inmunitaria al sustituto óseo CeraOss HYA comparable a la del grupo control (hueso bovino sin ácido hialurónico añadido).13
- Biopolímero absorbible de forma natural
El seguimiento histológico confirmó que el ácido hialurónico se reabsorbe de forma natural por degradación enzimática después de un periodo postoperatorio de dos semanas.13
- Eficaz para el tratamiento de la periimplantitis
Un estudio clínico aleatorizado reveló ganancias óseas verticales estadísticamente significativas en los defectos óseos periimplantarios que fueron tratados con CeraOss HYA. Además, se observó una mejora en la estabilidad de los implantes a los 3 y 6 meses postoperatorio.14
*Los estudios se realizaron utilizando sustitutos óseos de la marca botiss que son idénticos a CeraOss y CeraOss HYA.
CeraOss HYA – Beneficios para la regeneración
- Estimula la formación de vasos sanguíneos in vivo5 y potencia la actividad biológica de los osteoblastos in vitro.6, 7
- Mejora la regeneración ósea14
- Aumenta la estabilidad del implante14
Estudio clínico aleatorizado y controlado de cirugía reconstructiva para la periimplantitis
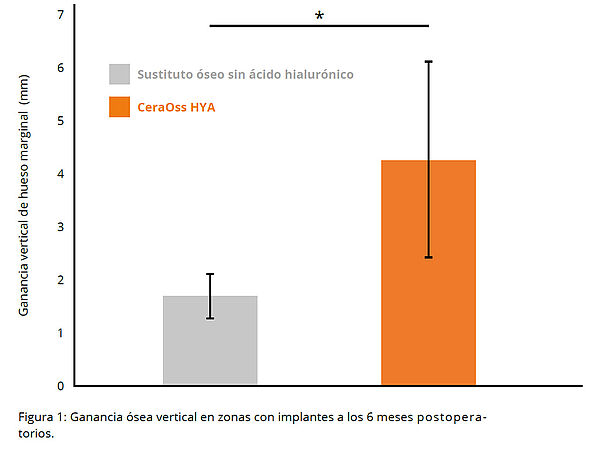
En comparación con los pacientes tratados con CeraOss, los pacientes tratados con CeraOss HYA presentaron mayor ganancia ósea vertical, estadísticamente significativa en mesial, distal y bucal de los implantes, a los 6 meses del postoperatorio (*p < 0,05) (Fig. 1).14
Excepcional retención de líquidos
El hialuronato de sodio es la base conjugada del ácido hialurónico, un glicosaminoglicano aniónico no sulfatado, ampliamente distribuido en los tejidos conectivos y epiteliales. El ácido hialurónico es una de las moléculas más higroscópicas que puede absorber mil veces su peso en agua. Tras la hidratación se establecen enlaces de hidrógeno entre las moléculas de agua y los grupos carboxilo y N-acetilo del ácido hialurónico. Estas interacciones resultan en una masa tridimensional de consistencia viscosa que captura los gránulos del hueso bovino y permite una aplicación fácil del injerto. Por lo tanto, el ácido hialurónico sirve como portador de gránulos de hueso bovino.
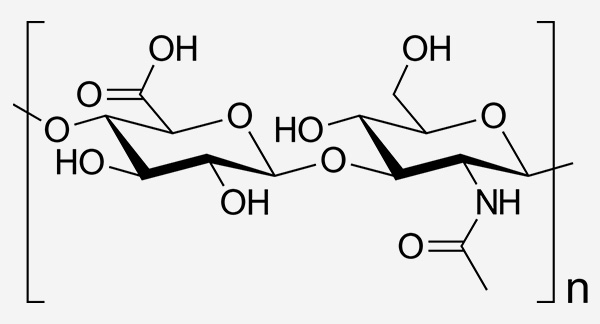
Fórmula estructural de ácido hialurónico
El ácido hialurónico es un biopolímero compuesto por unidades de ácido D-glucurónico y N-acetil-D-glucosamina cuyo peso molecular viene determinado por el grado de polimerización (n= el número de unidades repetitivas que constituyen la cadena polimérica). El ácido hialurónico de alto peso molecular tiene un tiempo de degradación prolongado y un efecto antiinflamatorio.15
Efecto bacteriostático
Se ha demostrado que el uso del ácido hialurónico en forma de membrana, gel y esponja tiene efectos bacteriostáticos en las heridas quirúrgicas. Esto reduce el riesgo de infecciones postoperatorias y aumenta la previsibilidad de la regeneración de defectos.16
Ácido hialurónico en odontología
El ácido hialurónico es un componente esencial de la matriz del ligamento periodontal. Influye en la adhesión, migración y diferenciación celular al reaccionar con las proteínas de unión y los receptores de la superficie celular. Los beneficios del ácido hialurónico en el proceso de cicatrización de las heridas periodontales, incluida la inflamación, la formación de tejido de granulación y la formación de epitelio, están ampliamente descritos en la literatura.17-22 También se ha demostrado que el ácido hialurónico induce la deposición temprana de hueso trabecular en los compartimentos dentales y estimula la expresión de proteínas osteogénicas como la proteína morfogenética ósea tipo 2 (BMP-2) y la osteopontina.23
1 Cerabone® plus usability test.
2 78.5% of users reported easier or much easier application compared to particulate material without hyaluronic acid; Data on file: Customer survey among 156 clinicians.
3 Tadic et al. Comparison of different methods for the preparation of porous bone substitution materials and structural investigations by synchrotron μ-computer tomography. Mat.-wiss. u. Werkstofftech. 2004, 35, No. 4.
4 Seidel and Dingeldein 2004. cerabone® – Bovine Based Spongiosa Ceramic Seidel et al. Mat.-wiss. u. Werkstofftech. 35:208–212.
5 Kyyak et al. Hyaluronic Acid with Bone Substitutes Enhance Angiogenesis In Vivo. Materials (Basel) 2022. 15(11):3839.
6 Kyyak et al. The Influence of Hyaluronic Acid Biofunctionalization of a Bovine Bone Substitute on Osteoblast Activity In Vitro. Materials (Basel). 2021. 14(11):2885.
7 Qasim SSB, Trajkovski B, Zafiropoulos GG. The response of human osteoblasts on bovine xenografts with and without hyaluronate used in bone augmentation. J Biomater Sci Polym Ed. 2024 Apr;35(6):880- 897. doi: 10.1080/09205063.2024.2311454. Epub 2024 Feb 12. PMID: 38346177.
8 Zhao, N., Wang, X., Qin, L., Zhai, M., Yuan, J., Chen, J., & Li, D. (2016). Effect of hyaluronic acid in bone formation and its applications in dentistry. Journal of biomedical materials research Part A, 104(6), 1560-1569.
9 Tawil et al. 2018. Sinus Floor Elevation Using the Lateral Approach and Window Repositioning and a Xenogeneic Bone Substitute as a Grafting Material: A Histologic, Histomorphometric, and Radiographic Analysis. Int J Oral Maxillofac Implants.33(5):1089-1096.
10 Riachi et al. 2012. Influence of material properties on rate of resorption of two bone graft materials after sinus lift using radiographic assessment. Int J Dent. 2012:737262.
11 Kloss et al. First Clinical Case Report of a Xenograft-Allograft Combination for Alveolar Ridge Augmentation Using a Bovine Bone Substitute Material with Hyaluronate (Cerabone® Plus) Combined with Allogeneic Bone Granules (Maxgraft®). J Clin Med. 2023. 12(19):6214.
12 Brown et al. New studies on the heat resistance of hamster-adapted scrapie agent: threshold survival after ashing at 600 degrees C suggests an inorganic template of replication, PNAS 2000. 97(7): 3418–3421.
13 Pröhl A et al. In Vivo Analysis of the Biocompatibility and Bone Healing Capacity of a Novel Bone Grafting Material Combined with Hyaluronic Acid. Int J Mol Sci. 2021. 22(9):48
14 Rakašević et al. Reconstructive Peri-Implantitis Therapy by Using Bovine Bone Substitute with or without Hyaluronic Acid: A Randomized Clinical Controlled Pilot Study. J Funct Biomater. 2023 Mar 8;14(3):149.
15 Rayahin, J. E., Buhrman, J. S., Zhang, Y., Koh, T. J., & Gemeinhart, R. A. (2015). High and low molecular weight hyaluronic acid differentially influence macrophage activation. ACS biomaterials science & engineering, 1(7), 481-493.
16 Pirnazar P. et al. ’Bacteriostatic effects of hyaluronic acid. Journal of Periodontology 1999. 70:370-374.
17 Håkansson et al. Regulation of granulocyte function by hyaluronic acid. In vitro and in vivo effects on phagocytosis, locomotion, and metabolism. J Clin Invest. 198066:298–305.
18 Wisniewski HG, Vilcek J. TSG-6: An IL-1/TNF-inducible protein with anti-inflammatory activity. Cytokine Growth Factor Rev. 1997. 8:143-56.
19 Larjava et al. Characterization of one phenotype of human periodontal granulation-tissue fibroblasts. J Dent Res. 1989. 68:20-25.
20 Bartold PM, Page RC. The effect of chronic inflammation on gingival connective tissue proteoglycans and hyaluronic acid. J Oral Pathol. 1986. 15:367-74.
21 Bertolami CN, Messadi DV. The role of proteoglycans in hard and soft tissue repair. Crit Rev Oral Biol Med. 1994. 5:311-37.
22 Ruggiero et al. Hyaluronidase activity of rabbit skin wound granulation tissue fibroblasts. J Dent Res. 1987. 66:1283-7.
23 Mendes et al. Sodium hyaluronate accelerates the healing process in tooth sockets of rats. Arch Oral Biol. 2008. 53:1155-62.
CeraOss® – Sustituto óseo de origen bovino

CeraOss es un mineral óseo 100 % puro de origen bovino sometido a un proceso de producción exclusivo a 1200 °C. Su red porosa tridimensional permite la rápida penetración y adsorción de sangre y proteínas del suero y sirve de almacén para proteínas y factores de crecimiento. Su procesamiento exclusivo garantiza la máxima seguridad y permite obtener la pureza excepcional de CeraOss, ofreciendo una excelente estabilidad de volumen de la zona del aumento.1-3
Ideal para las siguientes indicaciones
- Aumentos del reborde alveolar
- Defectos óseos tras la resección radicular, la apicectomia o cistectomía
- Regeneración de los alveolos de extracción para ayudar a conservar la reborde alveolar
- Elevación del seno maxilar
- Defectos intraóseos periodontales
- Regeneración asociada a implantes inmediatos
- Defectos periimplantarios